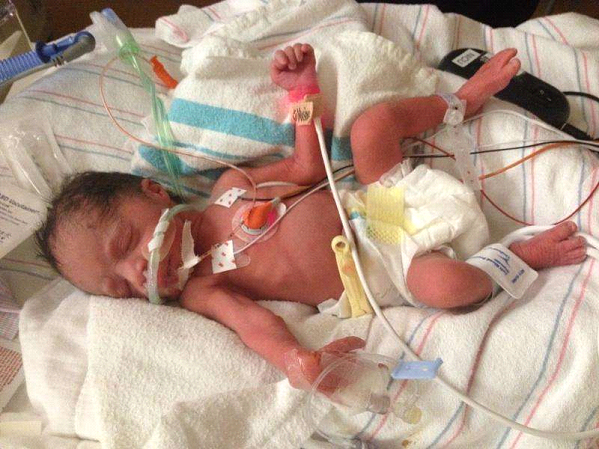
سندرم زجر تنفسی در نوزادان (ARDS )
معمولاً در نوزادان سندرم زجر تنفسی (Respiratory distress) syndrome نارس ديده ميشود.ميزان بروز آن با سن حاملگي نسبت يکي ،(RDS) ۲و ۳). سندرم ديسترس تنفسي ، معکوس دارد( از شايعترين علل مرگ و مير در نوزادان نارس بوده و ميزان بروز آن با سن حاملگي و وزن نسبت معکوس دارد.
*دکتر نسترن خسروي, بررسي ارتباط بين شدت سندرم زجر تنفسي دکتر نسترن خسروي ,۲ ۰ سال دهم/ شماره ۳۴ / تابستان ۱۳۸۲ مجله دانشگاه علوم پزشکي ايران ۳
* دکتر ميترا رادفر, بررسي ارتباط بين شدت سندرم زجر تنفسي و تعداد پلاکتها و لکوسيتها در گردش خون محيطي نوزادان نارس در ۵ روز اول تولد,۲ ۰ سال دهم/ شماره ۳۴ / تابستان ۱۳۸۲ مجله دانشگاه علوم پزشکي ايران ۳
چکيده
سندرم زجر تنفسی در نوزادان ، يکي از شايعترين علل بستري نوزادان در بيمارستان ميباشد که با سن و وزن حاملگي نسبت معکوس دارد. علت اصلي اين بيماري کمبود سورفاکتانت در آلوئولهاي ريه نوزادان نارس است که سببافزايش کشش سطحي آلوئولها و آتکلتازي ميشود. در اين نوزادان شيوع نسبتاً بالاي خونريزي ريه و عفونت در نمونههاي آسيبشناسي ممکن است ناشي از آزاد شدن واسطههاي شيميايي از لکوسيتهاي ليمورفونوکلئر و پلاکتها باشد که ميتواند سبب کاهش تعداد اين سلولها در گردش خون گردد. بنابراين ممکن است رابطهاي بين شدت بيماري زجر تنفسي نوزادان و تعداد لکوسيتهاي پليمورفونوکلئر و پلاکتها در گردش خون اين بيماران وجود داشته باشد. هدف از اين مطالعه مقطعي، تعيين ارتباط بين شدت بيماري زجر تنفسي و تعداد پلاکتها و لکوسيتها در گردش خون محيطي در ۵ روز اول تولد بود که بدين منظور، نوزاداني با تشخيص سندرم ديسترس تنفسي که در سال ۱۳۷۷ در بخش مراقبت ويژه بيمارستان شهيد اکبرآبادي بستري شده بودند، مورد بررسي قرار گرفتند. نوزاداني که دچار پاره شدن زودرس پردههاي جنيني، سپتيسمي و کاهش رشد داخل رحمي بودند، يا دچار بلع مايع حاوي مکونيوم شده يا مادران آنها دگزامتازون دريافت کرده بودند به علت تأثير اين عوامل روي پلاکتها و پليمورفونوکلئرها، از مطالعه کنار گذاشته شدند. بدين ترتيب ۶۶ نوزاد نارس و بيمار انتخاب شدند که بر حسب نياز
يا عدم نياز به دستگاه تنفس مصنوعي به ۲ گروه ”شديد“ و ”متوسط يا خفيف“ تقسيم شدند. ۲۹ نوزاد مبتلا به نوع ۵۶ %). ميانگين تعداد پلاکتها در ۵ روز اول تولد / ۴۳ %) و ۳۷ نوزاد مبتلا به نوع متوسط يا خفيف بودند( ۰۶ / شديد ( ۹۳ ۱۰۸۰۵۱ و در بيماران گروه متوسط يا خفيف ۲۲۳۵۲۷ بود که طبق آزمون آماري / در بيماران گروه شديد ۷ اختلاف معنيداري بين ۲ گروه وجود داشت ميانگين و انحراف معيار لکوسيتهاي Pvalue<0/ و ۰۰۰۰۱ T=0/7222
۱۱۳۰ و در گروه متوسط يا / ۲۶۹۵ و ۱۳ / پلي مورفونوکلئر در ۵ روز اول تولد در بيماران مبتلا به نوع شديد ۲۱ Pvalue<0/ و ۰۰۰۰۰۱ T=7/ 1507 گزارش شد که بر اساس نتيجه آزمون آماري ۸۴۲۸۹ / ۵۳۲۴ و ۷۲ / خفيف ۵۹اختلاف معنيداري بين ۲ گروه مورد مطالعه مشاهده گرديد. به صورت يک نتيجهگيري کلي ميتوان گفت که بين شدت سندرم ديسترس تنفسي در نوزادان و تعداد سلولهاي پلي مورفونوکلئر و پلاکتهاي در گردش خون ارتباط معکوسي وجود دارد.
کليدواژهها: ۱ – سندرم ديسترس تنفسي ۲ – نوزادان نارس زير ۳۷ هفته ۳ – پلاکت
۴ – پليمورفونوکلئر
بررسي ارتباط بين شدت سندرم زجر تنفسي دکتر نسترن خسروي و دکتر ميترا رادفر ۲۰۴ مجله دانشگاه علوم پزشکي ايران سال دهم/ شماره ۳۴ / تابستان ۱۳۸۲۶۰ % مواردي که سن بارداري کمتر از – اين بيماري در ۸۰ ۱۰ % مواردي که سن بارداري بين – ۲۸ هفته است و در ۱۵ .( ۳۲-۳۶ هفته است اتفاق ميافتد( ۱و ۲ ميزان بروز آن در نوزادان مادران ديابتي، زايمان زودرس (قبل از ۳۷ هفته)، سزارين، چندقلويي، وضع حمل
سريع، نوزادان پسر و سفيدپوست، تاريخچه ابتلاي نوزادان قبلي و آسفيکسي بيشتر است. علت اصلي اين بيماري کمبود سورفاکتانت و افزايش کشش سطحي آلوئولهاي ريه نوزادان نارس ميباشد که موجب اختلال در ظرفيتهاي عملي باقي مانده و افزايش تمايل ريهها به آتلکتازي و کلاپس ميگردد و با وجود
خونرساني به آلوئولها هيپوکسي ايجاد ميشود. علائم باليني بلافاصله يا چند ساعت پس از تولد شروع شده و شامل ديسترس تنفسي، ناله کردن، يانوز
پيشرونده و اسيدوز ميباشد. صداهاي تنفسي کاهش يافته و کيفيت توبولار پيدا ميکنند و در سمع ريه رالهاي ظريف در قاعده ريه ها شنيده مي شود. در راديوگرافي، کاهش هواي ريهها و انفيلتراسيون مشاهده airbronchogram رتيکولوگرانولار و نماي ميگردد. نشانهها طي ۳ روز به بيشترين حد رسيده و پس
از آن بتدريج بهبود مييابند. درمان شامل استفاده از اکسيژن بر حسب شدت بيماري با هود اکسيژن يا ونتيلاسيون مکانيکي، تزريق سورفاکتانت، اصلاح اسيدوز و اقدامات حمايتي ديگر ميباشد. مرگ و مير ناشي از اين بيماري بيش از ۱۰ % موارد است .(۱- که اغلب در اثر خونريزي و عفونت ريه ميباشد( ۴
پاسخ التهابي ريهها مهمترين عامل در ايجاد عارضه مهم اين بيماري يعني ديسپلازي برونکوپولمونري ميباشد. اين التهاب توسط افزايش فعاليت لکوسيتهاي پلي مورفونوکلئر و ماکروفاژهاي آلوئولر در بافت بينابيني ريه و راههاي هوايي کوچک مشخص ميشود. لکوسيتهاي فعال شده با ترشح راديکالهاي آزاد اکسيژن، متابوليتهاي اسيد آراشيدونيک و آنزيمهاي پروتئوليتيک باعث صدمه و تخريب ريه و ايجاد .( ديسپلازي برونکوپولمونري ميشوند( ۵ پلاکتها در آلوئولهاي اين نوزادان در پاسخ به ترومبين، ترشح ميکنند که در اثر فعاليت مسير A ترومبوکسان ۴ سيکلواکسيژناژ ايجاد شده و خيلي سريع به ترومبوکسان تبديل ميشود. اين ماده بطور مشخص سبب انقباض B2 عروقي ريه و تجمع و چسبيدن لکوسيتها به اندوتليوم ريه و در نتيجه اختلال عمل ريهها در نوزادان با سندرم ديسترس .( تنفسي ميگردد( ۶و ۷ در مطالعهاي که در سال ۱۹۹۷ در آمريکا در بيمارستان صورت گرفت مشاهده شد که تعداد Beatrix کودکان پلاکتها و لکوسيتهاي پلي مورفونوکلئر خون محيطي در شديدتري (RDS) نوزاداني که سندرم ديسترس تنفسي و RDS داشتند، پايينتر بود و ارتباط معکوسي بين شدت تعداد اين سلولها در خون محيطي وجود داشت که احتمالاً همين مسئله باعث بروز خونريزي و عفونت و مرگ در آنها يا صدمه به ريه و ايجاد ديسپلازي برونکوپولمونر ميشود( ۵و ۷). به همين دليل ما نيز تصميم گرفتيم تا مطالعهاي در بيمارستان شهيد اکبرآبادي روي نوزادان نارسي که سندرم ديسترس تنفسي داشتند انجام داده و و تعداد لکوسيتهاي پلي RDS ببينيم آيا بين شدت مورفونوکلئر و پلاکتهاي موجود در گردش خون محيطي ارتباطي وجود دارد يا خير.
روش بررسي اين مطالعه، به صورت مقطعي روي نوزاداني که سندرم زجر تنفسي داشتند، صورت گرفت و طي آن تمام نوزاداني که با تشخيص سندرم زجر تنفسي در بخش مراقبتهاي ويژه بيمارستان شهيد اکبرآبادي در طي سال ۱۳۷۷ بستري شده بودند مورد بررسي قرار گرفتند. تشخيص سندرم بر اساس علائم کلينيکي شامل تعداد و (ABG) تنفس، الگوي تنفس، گازهاي خون شرياني همچنين استفاده از هود اکسيژن و دستگاه تنفس مصنوعي بود.
در اين مطالعه ۶۶ نوزاد مبتلا به سندرم زجر تنفسي، براي بررسي انتخاب شدند و نوزادان براساس علائم کلينيکي، آزمايشگاهي و نياز به هود اکسيژن يا دستگاه تنفس مصنوعي به ۲ گروه شديد و متوسط يا خفيف تقسيم شدند. نوزاداني که تاکيپنه و ديسترس تنفسي شديد داشته و نياز به دستگاه تنفس مصنوعي داشتند در گروه شديد و نوزاداني که تاکيپنه و ديسترس تنفسي خفيف داشته و نياز به هود اکسيژن داشتند، در گروه متوسط يا خفيف قرار گرفتند. در هر دو گروه، طي ۵ روز اول زندگي آزمايشهاي انجام شده و تعداد پلاکتها و لکوسيتها ثبت گرديد. نوزاداني که دچار پاره شدن زودرس پرده جنيني،
سپتيسمي، کاهش رشد داخل رحمي و بلع مايع آمنيوتيک شده بودند يا مادران آنها دگزامتازون دريافت کرده بودند، به علت تأثير اين عوامل روي تعداد پلاکتها و لکوسيتها کنار گذاشته شدند. همچنين بيماراني که طي ۵ روز اول تولد با رضايت شخصي والدين مرخص شده يا فوت کرده بودند از مطالعه خارج شدند.
از ۶۶ نمونه مورد پژوهش، ۴۱ بيمار پسر و ۲۵ بيمار دختر بودند که در پسران ۱۸ بيمار مبتلا به نوع شديد بيماري( ۴۴ %) و ۲۳ بيمار مبتلا به نوع خفيف يا
متوسط( ۵۶ %) بودند. در دختران بيمار نيز ۱۱ مورد مبتلا به نوع شديد بيماري %۴۴ ) و ۱۴ مورد به نوع خفيف يا متوسط بيماري مبتلا ) .(% بودند( ۵۶
در هر دو گروه تعداد پلاکتها و لکوسيتها در طول ۵ روز توسط (Cell counter) اول با روش شمارش سلولي دستگاههاي اتوماتيک تعيين شد. در هر مورد ميانگين و انحراف معيار محاسبه و در مورد معنيدار بودن ارتباط بين کاهش تعداد پلاکتها و لکوسيتها با شدت بيماري در هر دو گروه، شاخص آماري اندازهگيري گرديد. T نتايج از آنجائيکه اين سندرم در نوزادان با وزن و سن حاملگي پايينتر بيشتر ديده ميشود، نوزادان از نظر وزن به ۳ گروه وزني(جدول شماره ۱) و بر حسب سن حاملگي نيز به ۳ .( گروه تقسيم شدند(جدول شماره ۲ همان طور که در جدول شماره ۱ نشان داده شده است، ۱۵۰۰- نوزادان به ۳ گروه وزني زير ۱۵۰۰ گرم، بين ۲۵۰۰ گرم و بيش از ۲۵۰۰ گرم تقسيم شدند وزن حداقل ۹۳۰ گرم و وزن حداکثر ۳۱۰۰ گرم بوده است. شدت بيماري در نوزادان با وزن تولد کمتر، بيشتر بود. و رابطه شدت سندرم زجر تنفسي و وزن تولد پايينتر در دو گروه مورد مطالعه اختلاف معنيداري با هم .(P=0/ و ۰۰۷۳ T=2/ داشتند( ۷۶۷۷ جدول شماره ۱- توزيع فراواني وزن نوزادان در ۲ گروه مورد مطالعه شديد متوسط يا خفيف جمع تعداد درصد تعداد درصد تعداد درصد RDS شدت وزن نوزاد ۱۰۰ ۲۰ ۴۵ ۹ ۵۵ کمتر از ۱۵۰۰ گرم ۱۱ ۱۰۰ ۳۶ ۶۶/۶۶ ۲۰ ۴۴/۴۴ ۱۶ ۱۵۰۰-۲۵۰۰ ۱۰۰ ۱۰ ۸۰ ۸ ۲۰ بيشتر از ۲۵۰۰ گرم ۲
۱۰۰ ۶۶ ۵۶/۰۶ ۳۷ ۴۳/۹۳ جمع ۲۹ ۲۰۴۴/۳۲ ۱۶۹۵/ ميانگين ۶۹ ۵۲۸/۲۲ ۴۸۰/ انحراف معيار ۵ بررسي ارتباط بين شدت سندرم زجر تنفسي دکتر نسترن خسروي و دکتر ميترا رادفر ۲۰۶ مجله دانشگاه علوم پزشکي ايران سال دهم/ شماره ۳۴ / تابستان ۱۳۸۲ طبق جدول شماره ۲، نوزادان از نظر سن به ۳ گروه۳۴ هفته تقسيم شدند. – ۳۰ هفته و ۳۷ – ۲۶-۲۹ هفته، ۳۲ حداقل سن حاملگي در جامعه مورد پژوهش ۲۶ هفته و حداکثر ۳۷ هفته بود و بطور کلي در حاملگيهاي با سن پايين سندرم زجر تنفسي شدت بيشتري داشت و اختلاف معنيداري در مورد ارتباط شدت بيماري و سن حاملگي T=2/ کمتر در هر دو گروه مورد مطالعه مشاهده شد( ۵۷۵۱ .(P=0/ و ۰۱۲۳۴۱ طبق جدول شماره ۳ نوزادان از نظر تعداد پلاکت ،۶۷۰۰۰- در ۵ روز اول تولد به ۳ گروه ۱۴۹۹۹۹
۳۱۰۰۰۰ تقسيم شدند در – ۱۵۰۰۰۰-۲۲۹۹۹۹ و ۲۳۰۰۰۰ نوزادان مورد مطالعه حداقل تعداد پلاکت ۶۷۰۰۰ و حداکثر ۳۱۰۰۰۰ بوده است و در موارد شديد بيماري تعداد پلاکتها، کاهش بيشتري داشته است و اختلاف معنيداري در ۲ گروه .(P<0/ و ۰۰۰۰۱ T=11/ مورد مطالعه مشاهده شد( ۷۲۲۲۲ جدول شماره ۴ نيز تعداد لکوسيتها را در ۵ روز اول زندگي نشان ميدهد که نوزادان از نظر لکوسيتها به ۳ گروه ۵۸۰۱ ) تقسيم – ۳۶۵۱ ) و ( ۸۹۰۰ – ۱۴۰۰-۳۶۰۰ ) و ( ۵۸۰۰ )
شدند. حداقل تعداد لکوسيتها ۱۴۰۰ و حداکثر ۸۹۰۰ بوده است. در مواردي که شدت بيماري زجر تنفسي بيشتر بود، تعداد لکوسيتهاي در گردش خون کاهش بيشتري داشته است و اختلاف معنيداري در ۲ گروه مورد مطالعه مشاهده .(P<0/ و ۰۰۰۰۰۱ T=7/ شد( ۸۴۲۸۹ جدول شماره ۲- توزيع فراواني سن بارداري در ۲ گروه مورد مطالعه شديد متوسط يا خفيف جمع تعداد درصد تعداد درصد تعداد درصد RDS شدت سن بارداري به هفته
۱۰۰ ۱۰ ۲۰ ۲ ۸۰ ۸ ۲۶-۲۹
۱۰۰ ۲۹ ۶۵/۱۸ ۱۶ ۴۴/۸۲ ۱۳ ۳۰-۳۳
۱۰۰ ۲۷ ۷۰/۳۸ ۱۹ ۲۹/۶۶ ۸ ۳۴-۳۷
۱۰۰ ۶۶ ۵۶/۰۶ ۳۷ ۴۳/۹۳ جمع ۲۹
۳۲/۸۱ ۳۱/ ميانگين ۱۴
۲/۵۳ ۲/ انحراف معيار ۷۲ جدول شماره ۳- توزيع فراواني متوسط تعداد پلاکتها در ۵ روز اول تولد در ۲ گروه مورد مطالعه شديد متوسط يا خفيف جمع
تعداد درصد تعداد درصد تعداد درصد RDS شدت ميانگين تعداد پلاکت
۱۰۰ ۲۷ ۳/۷۰ ۱ ۹۶/۳۰ ۲۶ ۶۷۰۰۰-۱۴۹۹۹۹
۱۰۰ ۲۲ ۸۶/۳۷ ۱۹ ۱۳/۶۳ ۳ ۱۵۰۰۰۰-۲۲۹۹۹۹
۱۰۰ ۱۷ ۱۰۰ ۱۷ ۰ ۰ ۲۳۰۰۰۰-۳۱۰۰۰۰
۱۰۰ ۶۶ ۵۶/۰۶ ۳۷ ۴۳/۹۳ جمع ۲۹
۲۲۳۵۲۷ ۱۰۸۰۵۱/ ميانگين ۷۴۰۶۰۷/۳۶ ۳۸۵۴۸۷/ انحراف معيار ۵
در مورد پلاکتها ميانگين و انحراف معيار در گروه مبتلا ۳۸۵۴ و در / ۱۰۸۰۵۱ و ۷۵ / به زجر تنفسي شديد به ترتيب ۷ گروه مبتلا به زجر تنفسي خفيف يا متوسط ۲۲۳۵۲۷ و ۴۰۶۰۷/۳۶ بوده است.
در دو گروه مورد مطالعه اختلاف T آزمون آماري معنيداري را از نظر تعداد پلاکتهاي در گردش خون نشان محاسبه Pvalue<0/ 11/7222 و ۰۰۰۰۰۱ T داد. مقدار گرديد.
در مورد لکوسيتهاي پلي مورفونوکلئر ميانگين و انحراف معيار در گروه مبتلا به نوع شديد بيماري به ۱۱۳۰ و در گروه مبتلا به نوع / ۲۶۹۵ و ۱۳ / ترتيب ۲۱
۱۵۰۷ بوده / ۵۳۲۴ و ۷۲ / متوسط يا خفيف بيماري ۵۹است.
در مورد دو گروه مورد مطالعه انجام T آزمون آماري به دست P-value<0/ 7 و ۰۰۰۰۰۱ / شد که مقدار آن ۸۴۲۸۹ آمد به اين ترتيب اختلاف معنيداري از نظر تعداد لکوسيتهاي پلي مورفونوکلئر در ۲ گروه مورد مطالعه وجود داشت.
ما در اين مطالعه به اين نتيجه رسيديم که هر چه شدت زجر تنفسي نوزادان بيشتر باشد، تعداد لکوسيتهاي پلي مورفونوکلئر و پلاکتهاي در گردش خون آنها در ۵ روز اول تولد کاهش بيشتري خواهد داشت.
بحث ۲۰ تا / سندرم ديسترس تنفسي در سال مشکل ۰۰۰ % ۳۰/۰۰۰ هزار نوزاد نارس در آمريکا ميباشد و حدود ۱حاملگيها را دچار عارضه ميکند( ۷). تقريباً ۵۰ % اين ۲۶ هفته متولد ميشوند و کمتر – نوزادان با سن حاملگي ۲۸۳۰ هفته حاملگي ديده – ۲۰ % آنها در سن ۳۱ – از ۳۰ .(۱- ميشوند( ۴
نبودن سورفاکتانت سبب آتکلتازي پيشرونده در آلوئولها و اختلال در ونتيلاسيون ميشود و در اثر اکسيژناسيون سيانوز، اسيدوز تنفسي و متابوليک و افزايش مقاومت عروق ريه رخ ميدهد و شنتهاي راست به چپ در سطح ريه و قلب ايجاد ميگردد. علائم کلينيکي علائم نياز به اکسيژن است و در و airbronchogram ، راديوگرافي ريه، آتکلتازي انفيلتراسيون منتشر رتيکولوگرانولر ديده ميشود. مرگ و مير ناشي از اين بيماري پيشرونده در اثر خونريزي و
عفونت ريه و پاسخ التهابي ريهها مهمترين عامل در ايجاد عارضه مهم اين بيماري بنام ديسپلازي برونکوپولمونر .( ۳و ۸ ،۲ ، ميباشد( ۱
اين التهاب توسط افزايش فعاليت لکوسيتهاي پلي مورفونوکلئر و ماکروفاژهاي آلوئولر در بافت بينابيني ريه و راههاي هوايي کوچک مشخص ميشود.
در ۵ روز اول تولد در ۲ گروه مورد مطالعه PMN جدول شماره ۴- توزيع فراواني متوسط ميانگين تعداد شديد متوسط يا خفيف جمع تعداد درصد تعداد درصد تعداد درصد RDS شدت PMN ميانگين تعداد
۱۰۰ ۲۹ ۱۳/۸۰ ۴ ۸۶/۲۰ ۲۵ ۱۴۰۰-۳۶۰۰
۱۰۰ ۲۴ ۸۷/۵۰ ۲۱ ۱۲/۵۰ ۳ ۳۶۰۱-۵۸۰۰
۱۰۰ ۱۳ ۹۲/۳۱ ۱۲ ۷/۶۹ ۱ ۵۸۰۱-۸۹۰۰
۱۰۰ ۶۶ ۵۶/۰۶ ۳۷ ۴۳/۹۳ جمع ۲۹
۵۳۲۴/۵۹ ۲۶۹۵/ ميانگين ۲۱
۱۵۰۷/۷۲ ۱۱۳۰/ انحراف معيار ۱۳
لکوسيتهاي فعال شده توسط ترشح راديکالهاي آزاد اکسيژن، متابوليتهاي اسيد آراشيدونيک، آنزيمهاي پروتئوليتيک و الاستاز باعث صدمه و تخريب ريه و ايجاد .( ديسپلازي برونکوپولمونري ميگردند( ۶و ۷ ماکروفاژهاي فعال شده در آلوئولها، سبب ترشح و سيتوکين مثل اينترلوکين ۱ و ۸ C کمپلمان ۵ ،B لکوترين ۴ شده که همه اين a5(TNF) و تومور نکروزيس فاکتور عوامل سبب تجمع مايع در ريهها و افزايش خطر بروز
.( ۷و ۸ ، ديسپلازي برونکوپولمونر ميگردند( ۶ پلاکتها در آلوئولهاي اين نوزادان در پاسخ به ترومبين، ترشح ميکنند که در اثر فعاليت مسير A ترومبوکسان ۲
سيکلواکسيژناز ايجاد شده و خيلي سريع به ترومبوکسان تبديل ميشود. B2 اين ماده بطور مشخص سبب انقباض عروق ريه و تجمع و بهم چسبيدن غير قابل برگشت پلاکتها و تجمع و چسبيدن لکوسيتها به اندوتليوم ريه ميگردد و اختلال عمل ريهها را .( در نوزادان با سندرم ديسترس تنفسي ايجاد ميکند( ۵و ۷
۱۹۹۳ در دانشگاه – در مطالعهاي که بين سالهاي ۱۹۹۴
آمريکا صورت گرفت، مشاهده شد که تعداد Groningen
پلاکتها و لکوسيتهاي پلي مورفونوکلئر خون محيطي در
شديدتري (RDS) نوزاداني که سندرم ديسترس تنفسي
دارند، پايينتر است و ارتباط معکوسي بين شدت بيماري و
تعداد اين سلولها در خون محيطي وجود دارد.
احتمالاً همين مسئله باعث بروز خونريزي، عفونت و
مرگ يا صدمه به ريه و ايجاد ديسپلازي برونکوپولمونر
ميشود( ۷). همچنين بر اساس مطالب موجود در کتب مرجع
۱) در زمينه شيوع زياد خونريزيهاي داخل – طب نوزادان( ۴
آلوئولي در پاتولوژي ريه نوزادان مبتلا به زجر تنفسي و
افزايش ميزان عفونت در ريه آنها ميتوان چنين نتيجه گرفت
که کاهش پلاکتهاي در گردش خون به علت جذب اين
سلولها در ريه نوزادان بيمار است تا از اين طريق بدن
بتواند شدت بروز خونريزي را کاهش دهد. همچنين علت
کاهش لکوسيتها، در خون نوزادان، مهاجرت لکوسيتهاي
پليمورفونوکلئر گردش خون به ريه نوزادان بيمار وآزاد
نمون واسطههاي التهابي در اين مکان است. به صورت يک
نتيجهگيري کلي ميتوان گفت که هر چه بيماري زجر تنفسي
شديدتر باشد کاهش پلاکتها و لکوسيتهاي در گردش خون
سطحي بيشتر خواهد بود.
در مطالعه ما نيز، در ۵ روز اول تولد، تعداد لکوسيتها و
پلاکتهاي گردش خون سطحي در نوزادان با سندرم
ديسترس تنفسي نوع شديد و متوسط يا خفيف بررسي شد
که در نوع شديد بيماري، کاهش اين سلولها در گردش خون
محيطي بيشتر بود.
اختلاف Pvalue و T با توجه به نتايج حاصل از آزمون
معنيداري بين دو گروه مورد مطالعه (شديد و نوع خفيف يا
متوسط) از نظر تعداد لکوسيتها و پلاکتها مشاهده گرديد.
بدين معني که هر چه شدت بيماري بيشتر باشد کاهش
اين سلولها در گردش خون محيطي بيشتر ميباشد.
دگزامتازون، به دليل جلوگيري از مهاجرت لکوسيتها به
محل ضايعه و ايجاد واسطههاي التهابي، در پيشگيري از
ايجاد زجرتنفسي در نوزادان نارس، نقش چشمگيري دارد.
منابع
۱- Arvin Ann, Behraman RE., Kilegman RM.,
Nelson textbook of pediatrics, 16 th ed.,
Philadelphia, W.B.Saunders, 2000, PP: 274-
۲۷۵٫
۲- Avroy A., Fanaroff, Ri d J Martin:
Neonatal perinatal medicine, Diseas of fetus and
infant, 7 th ed., London, Mostby, 2002, PP:
۱۰۰۱-۱۰۱۱٫
۳- Gordon B., Avery mary Ann fletcher
manizri G., Macdonald neonatology, 5 th ed.,
philadelphia, J.B.lippincott 1999, PP: 492-
۴۹۶٫
۴- Julia A., Mcmillan atherine D., Deagelis
palph D., Feigin joseph B., Warshaw oski’s
pediatrics principls and practice, third ed,
Philadelphia, lippincott williams & wilkins,
۱۹۹۹, PP: 2195-2199.
۵- Brus F., Vanoeverne W., Bambang oetomo
S., activation of circulating polymorphonuchear
leukocytes in preterm infants with sever
ldiopathic respiratory distress syndrome.
Pediatrics 1996, Vol 39(6): 456-463.
Archive of SID
www.SID.ir
Archive of SID
بررسي ارتباط بين شدت سندرم زجر تنفسي دکتر نسترن خسروي و دکتر ميترا رادفر
۶- Brus F., Van oeverne W., Okken A.,
Activation of plasma clotting, Fibrinolytic and
kinin-kallikrein tem in preterm infants with
sever ldiopathic respiratory distress syndrome
pediatrics, 1994, Vol 36: 647-653.
۷- Frank brus MD., Willem van oevern phd,
Albert okken MD., Number and activation of
circulation polymorphonuclear leukocytes and
platelets are associated with neonatal resipratory
distress syndrome severity, pediatrics, 1997, Vol
۹۹(۵): ۶۷۲-۶۸۰٫
۸- Arias Camsion JM., Avery GB., Bhuta T.,
Meta-analysis of dexamethasone therapy started
in the first 15 days of life for prevention of
chroniclung disease in preterm infants,
pediatrics, 1999, Vol 28(4): 167-168.
Archive of SID
www.SID.ir
Archive of SID
بررسي ارتباط بين شدت سندرم زجر تنفسي دکتر نسترن خسروي و دکتر ميترا رادفر
۲۱۰ مجله دانشگاه علوم پزشکي ايران سال دهم/ شماره ۳۴ / تابستان ۱۳۸۲
RELATIONSHIP BETWEEN RESPIRATORY DISTRESS SYNDROME SEVERITY AND
CIRCULATING PLATELETES AND LEUKOCYTES IN THE 5 FIRST DAYS OF LIFE IN
PRETERM INFANTS
I II
*N. Khosravi, MD M. Radfar, MD
ABSTRACT
Respiratory distress syndrome is the most common cause of hospitalization in newborn that is mainly
appears in the preterm infants and had revers ratio with gestational age and weight. The main cause of this
disease is the surfactant dificiency that is lead to increased the alveolar surface tentionand it causes
atelectasis. The cause of extent incidence of pulmonay hemorrage and infection in pathological speciamen
maybe release of chemical mediators from polymorphonucloar leukocytes (PMNS) and platelets and this
can cause decreased of these circulating cells. Thus, there is relationship between severity of respiratory
distress syndrome (RDS) and circulating leucocytes and plateletes. The goal, of this cross-sectional study
was determine of association between severity of RDS and circulation leukocyte and platelets in the first 5
day of life. For this reason, newborn that hospitalized with respiratory distress syndrome in NICU in
akbarabadi hospital in 1998, have been choosen. Newborn with premature rupture of membrane, sepsis,
intrauterine growth retardation, meconium aspiration or neonates that theire mothers who recived
dexamethazone were omitted for effects of this agent on the circulating PMN and platlets. Thus, 66
preterm infants have been choosen and according to need to mechanical ventilation were divided to sever
and mild to moderate groups. 29 infants were in sever group (43.93%) and 37 infants in mild to moderate
group (56.06%). The average of the circulating platelets in first 5 days of life, in sever group was
۱۰۸۰۵۱٫۷ and in mild to moderate group was 223527, that according to statistic test. T=0.7222 and
Pvalue<0.00001 that is revealed meanfull difference between two groups. The average of the leucocytes
(PMNs) in first 5 days of life in sever group was between 2695.21 and 1130.13 and in mild to moderate
group was between 5324.59 and 1507.72. The result of the statestic test was T=7.84289 and
Pvalue<0.000001 that revealed meanful diffence in two groups. There is assosiation between severity of
respiratory distress syndrome in infants and circulatory PMN and platelets.
Key Words: 1) Respiratory distress syndrome 2) Preterm infant(<37W)
۳) Platelets 4) Polymorphonuchlear
I) Assistant professor of Neonatalogy, AkbarAbadi Hospital, Molavi Ave, Iran University of Medical Sciences and Health
Services, Tehran, Iran(*Corresponding author).
II) Assistant professor of Neonatology, Emam Hosein Hospital, Shahid Behesh University of Medical Sciences and Health
Services, Tehran, Iran.
Archive of SID
www.SID.ir


